再生医療等安全性確保法(安確法)の施行以来、再生医療は法的な枠組みの中で安全かつ適切に提供されることが求められています。しかし、実際の運用現場では、提供計画の具体的な記載方法や添付資料の準備、あるいは委員会審査への対応など、判断に迷う場面が少なくありません。
本記事では、医療機関の管理者様や企業の薬事担当者様に向けて、再生医療等安全性確保法に基づく実務フローを徹底解説いたします。リスク分類ごとの手続きの違いから、申請書類作成のポイント、提供開始後の定期報告、さらには立入検査対策まで、実務担当者が知っておくべきノウハウを網羅しました。法令遵守を確実なものとし、円滑な業務遂行にお役立てください。
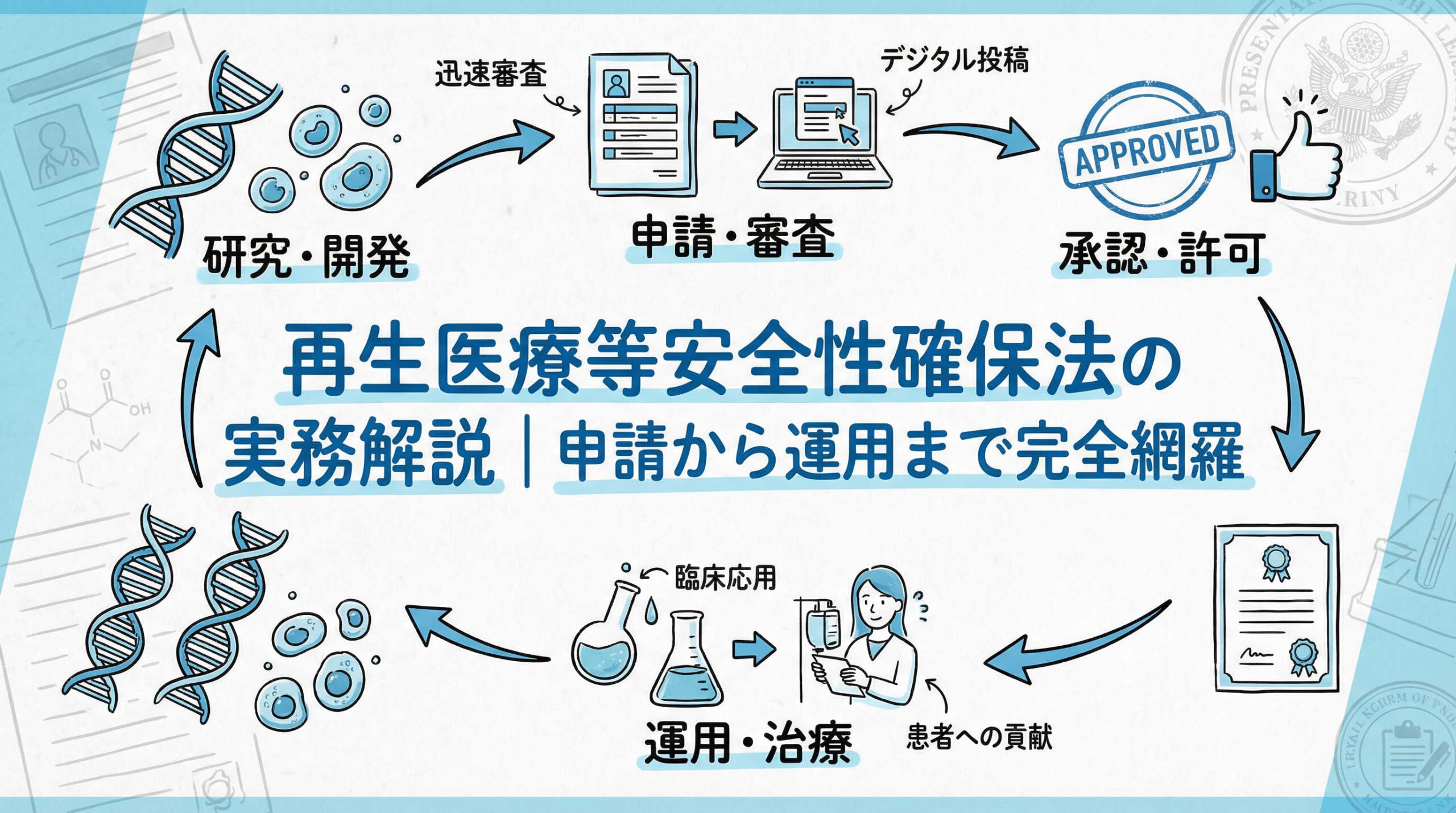
再生医療等安全性確保法に基づく実務フローの全体像と法的義務

再生医療等の提供にあたっては、まず自施設が実施しようとする医療技術のリスク分類を正確に把握し、法的に求められる手続きの全体像を理解することが出発点です。ここでは、第1種から第3種までの区分による手続きの違いや、医療機関管理者が負うべき法的義務、そして特定細胞加工物の取り扱いに関する基本的な考え方について解説いたします。
再生医療等のリスク分類(第1種・第2種・第3種)と手続きの違い
再生医療等の技術は、人の生命や健康に与える影響の程度に応じて、第1種、第2種、第3種の3つに分類されています。この分類によって、審査を行う委員会の種類や厚生労働大臣への手続きが異なります。
- 第1種(高リスク): ES細胞やiPS細胞、他家細胞などを用いるもの。特定認定再生医療等委員会での審査を経て、厚生労働大臣への「提供計画の提出」を行い、90日程度の制限期間を経る必要があります。
- 第2種(中リスク): 自己の体性幹細胞などを用いるもの(培養あり)。特定認定再生医療等委員会での審査と、厚生労働大臣への「提供計画の提出」が必要です。
- 第3種(低リスク): 自己の体性細胞などを用いるもの(加工の程度が低い、PRPなど)。認定再生医療等委員会での審査を経て、地方厚生局長へ「提供計画の提出」を行います。
どの区分に該当するかを誤ると、手続き全体がやり直しとなるため、慎重な判断が求められます。
医療機関管理者が把握すべき再生医療等提供計画の提出義務
医療機関の管理者は、再生医療等を提供するにあたり、最終的な責任を負う立場にあります。法的に最も重要な義務の一つが「再生医療等提供計画」の提出です。これは、単なる形式的な書類作成ではなく、提供する医療の安全性、有効性、倫理性が確保されていることを国に対して誓約する行為に他なりません。
具体的には、実施体制の整備、苦情処理窓口の設置、細胞等の管理体制の構築などが求められます。また、管理者は常に最新の法令や通知を把握し、自施設の運用がそれらに適合しているかを監督する義務があります。提供計画を提出せずに再生医療等を行った場合、あるいは変更の届出を怠った場合には、罰則の対象となる可能性があるため、コンプライアンス意識を高く保つことが重要です。
特定細胞加工物の製造届出と外部委託の判断基準
再生医療等に用いる細胞加工物(特定細胞加工物)をどこで製造するかは、実務上の大きな分岐点となります。院内で製造する場合は、医療機関自体が「特定細胞加工物製造届」を提出し、構造設備基準を満たす培養加工施設(CPC)を整備しなければなりません。
一方、外部の企業や他の医療機関に製造を委託する場合は、委託先が許可または認定を取得している施設である必要があります。
外部委託を検討すべき判断基準
- コスト: 自施設でのCPC維持管理費(人件費、設備費、バリデーション費用)と委託費用の比較
- 品質: 高度な培養技術や品質管理体制を自前で確保できるか
- リスク: 細胞輸送時のリスク管理が可能か
これらを総合的に勘案し、自施設にとって最適な運用形態を選択することが肝要です。
再生医療等提供計画の作成と申請手続きの実務

再生医療等提供計画の作成は、実務担当者にとって最も時間と労力を要するプロセスの一つです。書類の不備は審査の遅延に直結するため、正確な記載と十分な根拠資料の準備が不可欠です。ここでは、計画書の様式選択から、添付資料の作成、エビデンスの整理、そして公的なデータベースへの登録手順まで、申請実務の具体的なポイントを詳述します。
提供計画書の様式選択と記載における必須項目
提供計画書の作成にあたっては、まず実施する再生医療等の種別(第1種〜第3種)および目的(治療か研究か)に応じて、適切な様式を選択します。一般的には「様式第一」を使用しますが、臨床研究法が適用されるケースなどでは異なる場合があります。
記載における必須項目と注意点
- 実施体制: 実施責任者、実施医師、細胞培養担当者などの役割と資格要件を明確に記載します。
- 対象疾患: 適応となる疾患名や患者の選定基準・除外基準を具体的に定めます。
- 提供内容: 細胞の採取から加工、投与までの手順を詳細に記述します。
- 安全確保措置: 副作用発生時の対応や補償体制について漏れなく記載する必要があります。
特に、人員配置や連絡体制については、実態と乖離がないよう注意深く確認しましょう。
添付資料1:再生医療等提供基準への適合性を示す資料の作成
添付資料の中でも特に重要なのが、「再生医療等提供基準への適合性を示す資料」です。これは、自施設の提供体制が、法律で定められた基準(人員、施設、機器、手順書等)をクリアしていることを一つひとつ証明するものです。
作成の際は、単に「適合している」と記載するのではなく、具体的な根拠を示すことが求められます。例えば、「細胞加工施設は清浄度が管理されている」という項目に対しては、空調設備の仕様や清浄度測定の記録、入退室管理の手順などを紐づけて説明します。また、使用する試薬や機材が生物由来原料基準に適合していることを証明する書面(COA等)の添付も必要となるケースが多いため、事前の準備が欠かせません。
添付資料2:説明同意文書(インフォームド・コンセント)の記載要件
患者様への説明同意文書(インフォームド・コンセント文書)は、倫理的な観点から厳格な審査が行われます。法律で定められた説明事項を網羅することはもちろん、患者様が正しく理解できる平易な表現で記述することが求められます。
主な記載要件
- 再生医療等の名称および目的
- 予期される効果とリスク(副作用)
- 他の治療法との比較
- 同意の撤回が可能であること
- 健康被害が発生した場合の補償内容
- 費用の負担について(自由診療の場合)
専門用語には注釈を加えたり、図解を用いたりするなど、読み手への配慮が必要です。認定再生医療等委員会でも修正を指摘されやすい箇所ですので、推敲を重ねましょう。
科学的根拠(エビデンス)資料の準備と整理方法
再生医療等の提供計画には、その医療技術が科学的に妥当であることを示す根拠資料(エビデンス)の添付が必要です。特に第1種や第2種の新規性の高い技術においては、十分な論文や基礎データが求められます。
資料整理の際は、以下の点に留意してください。
- 関連論文の選定: 対象疾患や使用する細胞の種類が合致する査読付き論文をピックアップします。
- 安全性データ: 毒性試験や動物実験の結果など、安全性を裏付けるデータを整理します。
- 有効性データ: 期待される治療効果を示唆するデータを提示します。
既存の文献だけでなく、自施設でのプレリミナリーなデータがある場合は、それらも整理して提出することで、計画の妥当性をより強く主張できます。
jRCT(臨床研究実施計画・研究概要公開システム)への登録手順
臨床研究として再生医療等を実施する場合、jRCT(Japan Registry of Clinical Trials)への登録が必須となります。また、治療として行う場合でも、透明性確保の観点から情報の公表が推奨される傾向にあります。
登録手順としては、まずjRCTのアカウントを取得し、基本情報(研究名称、目的、対象、実施施設など)を入力します。入力項目は多岐にわたり、英語での記載が必要な箇所もあるため、事前に準備シート等を用いて内容を精査しておくとスムーズです。委員会での承認後、速やかに登録を完了させ、発行された登録番号を提供計画書に記載する流れが一般的です。システムへの入力ミスは修正に手間取ることもあるため、ダブルチェックを徹底しましょう。
認定再生医療等委員会による審査と契約手続き

再生医療等提供計画は、認定再生医療等委員会による審査を受け、「適」の判定を得なければ国に提出することができません。委員会の選定から契約、そして実際の審査対応は、スムーズな提供開始の鍵を握るプロセスです。ここでは、委員会選びのポイントや審査料の相場、審査時の質疑応答への対策、そして審査完了後の行政への提出フローについて解説します。
自施設に適した認定再生医療等委員会の選定ポイント
自施設に適した委員会を選ぶことは、審査を円滑に進める上で極めて重要です。まず、実施する再生医療等の種別(第1種・2種なら特定認定、第3種なら認定)に対応した委員会であるかを確認します。
選定のポイント
- 専門性: 自施設が実施しようとする分野(整形外科、形成外科、歯科など)の審査実績が豊富か。
- 開催頻度: 審査の開催頻度が高い委員会であれば、申請から承認までのリードタイムを短縮できます。
- 事務局の対応: 事前相談へのレスポンスやサポート体制がしっかりしているか。
近隣の委員会だけでなく、Web会議システムを活用して遠隔地の委員会に依頼することも可能ですので、広く検討することをお勧めします。
審査委託契約の締結と審査料の相場観
委員会を選定したら、審査委託契約を締結します。契約書には、審査の範囲、守秘義務、費用の支払い条件などが明記されます。大学病院等の委員会では雛形が決まっていることが多いですが、民間企業が運営を支援している委員会では、柔軟な対応が可能な場合もあります。
審査料の相場観
- 初回審査: 数十万円〜100万円程度(第1種・2種は高額になる傾向があります)
- 変更審査: 数万円〜数十万円程度
- 定期報告審査: 数万円〜10万円程度
費用体系は委員会によって大きく異なるため、事前に見積もりを取得し、ランニングコストも含めて予算を確保しておく必要があります。
委員会審査の流れと質疑応答(ヒアリング)への対策
審査委員会では、提出書類に基づき、倫理的・科学的妥当性が厳しくチェックされます。審査当日は、実施責任者や担当者が出席し、委員からの質疑に応答する「ヒアリング」が行われることが一般的です。
よくある指摘事項と対策
- 同意文書の分かりやすさ: 患者目線での記述になっているか。
- 安全管理体制: 緊急時の搬送先や連携体制は具体的か。
- 細胞加工の品質管理: 規格値の設定根拠は明確か。
想定される質問に対する回答を準備し、根拠資料を手元に用意しておくことで、落ち着いて対応できます。指摘事項に対しては、真摯に受け止め、速やかに修正案を提示することが早期承認への近道です。
審査完了後の厚生労働大臣(地方厚生局)への提出フロー
委員会から「適」の判定(意見書)を受領したら、いよいよ国への提出手続きに入ります。厚生労働省の「各種申請書作成支援サイト」を利用して最終的な提供計画書を作成し、委員会の意見書や認定証の写しなどの必要書類を添付します。
- 第1種・第2種: 厚生労働大臣(本省)へ提出
- 第3種: 管轄の地方厚生局へ提出
提出は原則としてオンラインまたは郵送で行いますが、地方厚生局によっては持参を受け付けている場合もあります。提出後、形式的な不備がなければ受理され、提供計画番号が付与されます。この番号が発行されて初めて、再生医療等の提供が可能となります。
特定細胞加工物の製造および外部委託に関する実務

再生医療の品質を担保するためには、細胞の加工・製造プロセスの管理が極めて重要です。自院で製造する場合の施設基準の遵守、あるいは外部へ委託する場合の契約管理など、特定細胞加工物に関わる実務は専門性が求められます。ここでは、CPCの要件、製造届出の手順、委託契約の注意点、そして輸送時の品質管理について詳しく解説します。
院内CPC(細胞培養加工施設)を設置する場合の構造設備基準
院内に細胞培養加工施設(CPC)を設置する場合、特定細胞加工物製造許可(または届出)の基準を満たす構造設備が必要です。これは単に清潔な部屋があれば良いわけではなく、ハード・ソフト両面での厳格な要件が課されます。
主な構造設備基準
- 区域管理: 清浄度に応じたゾーニング(更衣室、手洗い設備、無菌操作区域など)が明確であること。
- 空調設備: 適切な差圧管理とHEPAフィルターによる清浄化が行われていること。
- 機器管理: 安全キャビネット、インキュベーター等の保守点検記録が整備されていること。
これらの基準を満たし、かつ維持管理し続けるには相応のコストと労力がかかります。設計段階から専門業者のアドバイスを受けることが望ましいでしょう。
特定細胞加工物製造届出書の作成と提出
院内で細胞培養を行う場合、提供計画とは別に、地方厚生局へ「特定細胞加工物製造届出書」を提出する必要があります(企業等が製造する場合は許可申請)。
届出には、施設の平面図(動線や機器配置、差圧等を記載)、製造工程のフローチャート、標準書(SOP)の一覧などを添付します。特に重要なのが「製造管理標準書」や「品質管理標準書」などのSOP類です。これらは実態に即して作成されている必要があり、立入検査でも重点的に確認されます。届出が受理されると施設番号が付与され、提供計画書に記載することが可能になります。変更が生じた際は、速やかに変更届を提出しなければなりません。
企業へ外部委託する場合の契約書と取り決め事項
細胞加工を企業等の外部施設へ委託する場合、委託元(医療機関)と委託先(製造施設)の間で、責任分界点を明確にした契約を締結する必要があります。
契約書および取決め事項のポイント
- 仕様の明確化: 製造する細胞の規格、試験項目、合格基準を詳細に定めます。
- 情報の共有: 患者情報の取り扱いや、製造過程での逸脱発生時の連絡体制を規定します。
- 監査権限: 医療機関側が製造施設の監査を行う権利を明記します。
- 記録の保管: 製造記録や品質管理記録の保管期間と方法を取り決めます。
安易な丸投げは禁物です。医療機関管理者は、委託先が適切に業務を行っているか監督する義務があることを忘れてはなりません。
細胞の輸送時における品質管理と記録体制
細胞の品質は、採取から加工施設への輸送、そして加工施設から医療機関への輸送によっても大きく左右されます。輸送中の温度逸脱や破損を防ぐため、堅牢な管理体制が求められます。
輸送管理の要点
- 専用容器の使用: 温度維持機能や耐衝撃性を備えた輸送容器(ドライシッパーや定温ボックスなど)を使用します。
- 温度ロガーの設置: 輸送中の温度変化を連続的に記録し、逸脱がなかったことを証明します。
- 受渡しの記録: 誰が、いつ、どのような状態で受け渡したかを記録に残します。
外部業者に輸送を委託する場合でも、これらの条件を満たすことができる専門業者を選定し、バリデーション(妥当性確認)を行っておくことが重要です。
提供開始後の定期報告と安全管理措置の運用

再生医療等の提供は、計画が受理された時点で終わりではなく、そこからがスタートです。法律では、提供開始後の継続的な安全確認と報告が義務付けられています。ここでは、年に一度の定期報告、有害事象発生時の疾病等報告、計画変更時の手続き、そして提供終了時の対応など、運用フェーズにおける重要な実務について解説します。
定期報告書の作成要領と提出期限(1年に1回)
再生医療等提供計画を提出した医療機関は、1年に1回、実施状況を認定再生医療等委員会に報告し、その審査結果を厚生労働大臣(または地方厚生局長)に報告する義務があります。
定期報告の記載事項
- 当該期間内の実施症例数
- 有害事象の発生状況(発生の有無、内容、因果関係)
- 不適合等の発生状況
報告期限は、提供計画の受理日から1年ごと、あるいは委員会が定めた時期となります。報告を怠ると、提供計画の取り消し対象となる場合もあるため、カレンダー等で期限管理を徹底しましょう。症例がない場合でも「実施なし」として報告が必要です。
疾病等報告(有害事象発生時)の判断基準と報告フロー
再生医療等の提供に起因すると疑われる疾病、障害、死亡、感染症などの有害事象が発生した場合、医療機関管理者は速やかに対応し、報告を行う必要があります。
報告フロー
- 発生確認: 医師が有害事象を認知。
- 管理者への報告: 直ちに医療機関管理者へ報告。
- 委員会への報告: 重篤度に応じて、委員会へ報告し意見を求めます。
- 行政への報告: 死亡や重篤な事例については、厚生労働大臣(地方厚生局)への報告も必要となる場合があります。
「予期された副作用」であっても、その程度や頻度が想定を超える場合は報告対象となります。判断に迷う場合は、速やかに委員会事務局へ相談することをお勧めします。
提供計画の変更届が必要となるケースと手続き
提供計画の内容に変更が生じる場合は、その変更の程度に応じて「変更届」の手続きが必要です。
- 重要な変更: 実施医師の変更、対象疾患の追加、細胞加工方法の変更など。これらは委員会の審査を経て、行政へ変更届を提出する必要があります。
- 軽微な変更: 連絡先の変更や誤字脱字の修正など。委員会の審査は不要ですが、行政への届出は必要です。
変更内容によっては、新たな同意説明文書の作成や、患者様への再同意が必要になることもあります。変更届を提出せずに実態と異なる運用を続けることは法令違反となりますので、変更が生じた時点で速やかに手続きを行いましょう。
再生医療等の提供を終了・中止する場合の手続き
再生医療等の提供を終了、または中止する場合にも、所定の手続きが必要です。
- 終了届: 提供計画に基づく医療提供を完全に終了する場合。
- 中止届: 一時的に提供を中断する場合。
これらの届出を提出する際には、これまでの実施総数や有害事象のまとめ、保管している細胞や記録の取り扱い(廃棄または移管など)について報告します。特に、患者様の個人情報や細胞のトレーサビリティに関する記録は、提供終了後も法令で定められた期間(最低10年、特定細胞加工物等はそれ以上の場合も)保管し続ける義務があるため、保管場所や管理責任者を明確にしておくことが重要です。
行政による立入検査への対策と罰則規定

法遵守の状況を確認するため、地方厚生局による立入検査(監視指導)が行われることがあります。これは事前の通告なしに行われる場合もあり、日頃からの備えが不可欠です。ここでは、立入検査で重点的にチェックされるポイント、整備しておくべき手順書や記録類、そして違反時の罰則について解説し、万全の対策を促します。
地方厚生局による立入検査(監視指導)のチェックポイント
地方厚生局による立入検査は、提供計画や製造届出の内容と、実態が一致しているかを確認するために行われます。
主なチェックポイント
- 記録の整合性: 医師のカルテ、同意書、細胞加工記録、投与記録の日付や内容に矛盾がないか。
- SOPの遵守: 作業が標準作業手順書(SOP)通りに行われているか。また、SOPが現場に備え置かれているか。
- 体制の確認: 届出された実施医師や培養担当者が実際に業務を行っているか。
- 管理体制: 試薬の在庫管理、機器の点検記録、教育訓練の記録などが適切に残されているか。
検査官は細部まで確認します。整理整頓を心がけ、必要な書類を即座に提示できるようにしておくことが大切です。
手順書(SOP)および記録類の整備と保管期間
立入検査対策の基本は、手順書(SOP)の整備と、それに基づく記録の徹底です。SOPは作成して終わりではなく、定期的に見直し、改訂履歴を管理する必要があります。
保管すべき主な記録と期間
- 提供計画関連: 同意書、審査結果通知書、定期報告書など。
- 製造関連: 製造記録、品質管理記録、施設設備の点検記録など。
- 教育訓練: 医師やスタッフへの教育実施記録。
保管期間は原則として、提供終了後10年間(特定細胞加工物等の製造記録はさらに長い場合があります)です。紙媒体だけでなく、電子データで保管する場合も、真正性や可読性を確保したバックアップ体制が求められます。
無届提供や虚偽報告等に対する罰則と行政処分
再生医療等安全性確保法に違反した場合、行政処分や罰則が科される可能性があります。これらは医療機関の信用を失墜させるだけでなく、事業の継続を困難にします。
- 行政処分: 業務停止命令、提供計画の取消しなど。
- 罰則: 無届での提供や虚偽報告、立入検査の拒否などに対しては、懲役や罰金が科される場合があります。
特に「緊急命令」に従わなかった場合の罰則は重く設定されています。また、違法な再生医療を提供したとして実名が公表されるケースも増えています。法令遵守は、患者様の安全を守ると同時に、自施設を守るための最大の防御策であることを肝に銘じましょう。
まとめ

再生医療等安全性確保法の実務は、リスク分類の判断から始まり、提供計画の作成、委員会審査、細胞加工物の管理、そして提供後の定期報告に至るまで、多岐にわたる専門的な対応が求められます。
各プロセスにおいて、法令の趣旨を理解し、細部にわたるまで正確な文書作成と運用管理を行うことが、スムーズな申請と安全な医療提供への近道です。
日々の業務で迷った際は、本記事のフローやチェックポイントを振り返り、必要に応じて専門家や行政窓口への相談も活用しながら、確実な実務運用を進めていきましょう。
再生医療等安全性確保法の実務解説についてよくある質問

再生医療等の実務現場で、管理者や担当者の方から頻繁に寄せられる質問をまとめました。手続きの細部や運用の判断基準など、疑問の解消にお役立てください。
Q1. 再生医療等提供計画の変更届は、どのタイミングで提出すればよいですか?
変更内容を実施する前に提出する必要があります。特に重要な変更(実施医師の変更など)の場合は、認定再生医療等委員会の審査を経てから変更届を提出し、受理された後に新しい体制での運用を開始します。
Q2. 認定再生医療等委員会を変更したい場合、どのような手続きが必要ですか?
現在の委員会との契約を終了し、新たな委員会と契約を結ぶ必要があります。その上で、新たな委員会で改めて審査を受け、提供計画の変更届を提出するプロセスが一般的です。移行期間中の審査空白期間が生じないよう注意が必要です。
Q3. 「軽微な変更」とは具体的にどのような内容を指しますか?
主に、連絡先の変更、法人の代表者名の変更、単なる字句の修正など、再生医療等の安全性や科学的妥当性に影響を与えない変更が該当します。実施医師の変更や対象疾患の追加などは軽微な変更には含まれません。
Q4. 定期報告の提出期限を過ぎてしまった場合、どうなりますか?
速やかに委員会へ連絡し、報告手続きを行ってください。期限遅延は法令違反となり、場合によっては行政指導の対象となる可能性があります。再発防止策を講じ、スケジュール管理を徹底することが重要です。
Q5. 自由診療で再生医療を行う場合でも、jRCTへの登録は必要ですか?
はい、原則として必要です。再生医療等安全性確保法の下で行われる臨床研究だけでなく、治療(自由診療)として行う場合でも、透明性の確保や国民への情報提供の観点から、jRCT等のデータベースへの登録と公開が求められています。